| 「医療被害防止・救済センター」構想の基礎にあるもの |
| 愛知ホスピス研究会 もみじの会 第八回セミナー(1998.10.24)より | |
| 1.こんにちは | |
| 皆さんこんにちは。ご紹介頂きました加藤良夫です。今日はこじんまりとした集まりですのでアットホームな雰囲気でお話しをさせていただきます。 お手元にあります「医療被害防止・救済センター構想」(P.11)と書いてあるものと新聞記事のコピー(末尾資料1)と、「患者の権利法をつくる会」のニュースに書いたもの等を参考にしながらお話しさせていただきます。質問やご意見等を沢山聞かせていただきたいと思いますので、どうぞ遠慮なく聞いて下さい。 |
|
| 2.医療過誤の概念 | |
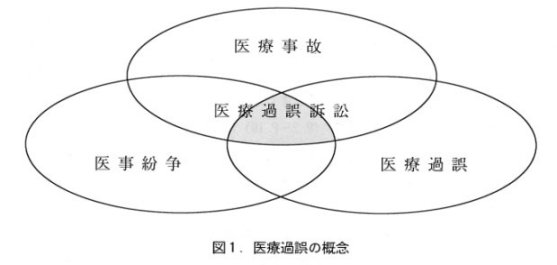
| 医療事故の話をするわけですが、最初に、医療事故とか医療過誤とか医事紛争という言葉の概念の違いを簡単にお話しします。 | |
 |
|
| まず医事紛争は、お医者さん等にミスがなくても起きてきます。医療費の問題とか、患者さんと看護婦さんとの人間関係の問題とかです。態度が横柄だというレベルでも紛争というのは起きてきます。その中には勿論、お医者さん等にミスがあって患者さんが被害を受けたというように医療過誤があったことから紛争になっているということがあるわけです。 医療事故というのは不可抗力ということもあります。医療というのは万能ではないので、どうしても避けられない事故というのが起きてきます。そういうものはミスとは言えないわけです。ですから、医療過誤と医療事故とは概念的に重なる部分と重ならない部分とがあります。 今から問題になってくる裁判の事例というのは図1の三つの円が重なっている部分、医療事故であり且つお医者さんや看護婦さん等のミスがあって、そのことで紛争になり争いになっているものです。 |
|
| 3.医療事故被害者の願い | |
| 医療事故に遭った人達の願いは次の五つです。 | |
|
|
| 第一に原状回復です。これは元の状態に戻してほしいということです。例えば子供を亡くしたら生き返らせて欲しいという思いがあるわけです。例えば自分の体に麻痺が起きた場合は元に戻して欲しいということです。 二番目は自分の受けた被害の真相を明らかにしてほしいということです。医療事故のケースというのは原状が回復できません。例えば失明したとか腕が麻痺したとかということになると、再手術等をして原状に戻す努力をするわけですが、元通りにはなりません。死んだ人は返りません。特に子供を亡くした時の悲しみは大きいものがあります。それにも拘らず真相が曖昧にされてしまう。場合によれば親の体質とか遺伝とかに問題があったのではないか、というようなことを言われて、お医者さんのミスがどこかへ消えてしまい、亡くなった人のせいに問題がすり替えられてしまい、尊い犠牲がそのまま評価されずにごまかされウヤムヤにされる。ウヤムヤにされるということが堪らなく被害者の気持ちを傷つけるのです。被害を受けたことに加えてウヤムヤにされるという二重の苦しみがあるということをまず理解してほしいと思います。 それから、お医者さん達は「ミスをしました。ごめんなさい」ということを進んでおっしゃるという事が殆どありません。被害が起きた時「自分は悪くなかった」という弁解を真っ先に言う側面があります。心からの反省の言葉も謝罪の言葉もないということで、これも又患者さんを苦しめることになります。 再発防止については、想像して頂ければわかると思います。一番大切な人を失った時にお金が幾ら貰えるということは考えないですね。そう言う人に私はお会いしたことがない。やはり原状回復、それから真相究明、反省謝罪があってしかるべきで、二度と同じことを繰り返してほしくないという気持ちが非常に強いわけです。自分の大切な人が亡くなったにも拘らず、何の反省もなく、教訓も生かされず、また同じことを繰り返して失敗しそうだとなると、自分の愛した人の死がいかにも軽んじられ意味のないものにされているような感じがします。ところが、「こういうふうに反省をし、二度とこういう事故は起こさないようにするから許して下さい」というようにおっしゃれば気持ちはまだ慰謝されるのです。 多くの薬害の人達が街でいろいろと活動されますけれども、そういう時に「ノー・モア・スモン」等とおっしゃって薬害を二度と繰り返してほしくないという気持ちを強く訴えられます。それは自分の受けた被害が社会化されて、社会の中で生かされ再発防止に何か役立つということが大事だと考えているからなのです。 五番目に損害賠償の問題ですが、医療過誤がありお医者さんのミスがあって被害が発生したというような場合に、やはりご主人が亡くなったりして生活の面で困られることが多いわけです。働けなくなったりもします。そういう意味で賠償が必要になります。 |
|
| 4.医療過誤裁判の限界 | |
| ただ賠償といっても、例えば腕一本失ったらどの程度の金額になるか、殆どの人がわかりません。妥当な金額がわかりません。ですから医療過誤のケースで、医療過誤被害者が真っ先に求めるのは金銭賠償だと一般の人が思われるのは大間違いです。先程述べました、いろんな思いが被害者にはあります。原状回復というのは例えば実際亡くなった人を返すことですが、それはできませんし、一旦失った健康の回復というのは難しいので、誰もが何ともならんところです。この無念さに対しては永久に何ともならない話なのです。真相究明とか、反省謝罪だとか再発防止だとか、損害賠償というのは人為的に可能なことです。しかし、医療過誤裁判でやっていることはごく一部の損害賠償の部分でしかないのです。 「『ごめんなさい』と言いなさい」とか「反省をちゃんとしましたか」「反省した態度を示しなさい」と言うのではなく、病院側に対して「賠償金を支払いなさい」と命じるのが民事訴訟です。ある意味では補償だけの問題に矮小化されてしまい、被害者の思いが色々あるのに直接そのことを訴えられず、「賠償金を支払え」という言い方でしか組み立てられません。ここに医療過誤裁判の本質的な問題点があります。 |
|
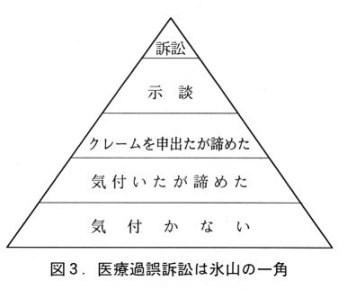
| 5.医療過誤訴訟は氷山の一角 | |
| 医療裁判では、被害に遭った人達、皆が皆、訴訟を起こしているかというとそうではありません。 例えば抗癌剤を投与されて、その抗癌剤の副作用で亡くなられる人達がいます。化学療法をどんどんやることによって、骨髄の働きが悪くなって、結局血小板とか白血球等を作れなくなり、その為に亡くなっていく。このように抗癌剤で患者さんが亡くなるということがあります。抗癌剤で亡くなるのを化学療法死と言います。ケモセラピー(化学療法)によるデス(死)を略してケモデスという言い方をします。でもケモデスなどという言い方はあまり一般化されていなくて、家族は癌で死んだと思っています。ところがよく調べると抗癌剤の副作用に対する対処の仕方の問題で、実は下血をして亡くなっているということがあります。亡くなった本人もそうでしょうけれども遺族の人達も気付かないわけです。癌で死んでいったと思っておられるのですから、薬の使い方等を問題にするという気にもならないわけです。自分が事故にあったことも気付かないのですから、クレームを出すこと或いは何か疑問をお医者さんにぶつけるということはできません。こういう人達が多分、相当数いると思います。又、仮にクレームを出しても、体質的なものではないかとか色々なことを後から言われるという雰囲気があります。どうもおかしいと気付いたけれど、今更お医者さんに言っても死んだ人が返ってくるわけではないし諦めたという人が沢山います。「年寄りだったし、まあそれも寿命と考えます」とそういうことを言う人もいるでしょう。どうも変だなと思い、思い余ってお医者さんにどうして亡くなったのか申し出たけれども、それはその方の寿命と考えて下さい等と色々なことを言われ諦めさせられるというケースもあります。 |
|
 |
|
| 6.医師賠償責任保険 | |
| 示談の場合、一人の死亡に対しても数百万円位のお見舞い金で示談がされているという例もあります。反対に、裁判で認められる額に近い賠償金を支払うという形で、きちっとした示談ができる場合もあります。しかしそのようなことは多くはありません。 その背景の一つには保険会社の存在があります。交通事故を起こして人をはねてしまった場合は賠償金が保険で支払われます。それと同じように患者さんが医療側のミスで亡くなった場合には、医師の賠償責任を保険でカバーします。交通事故の場合は自動車損害賠償責任保険ですから自賠責という言い方をします。お医者さんの保険は医師賠償責任保険ということで医賠責と言います。安田火災保険とか東京海上火災保険等の保険会社がそういう形の賠償保険を売り出しています。ですから示談をするとか訴訟で負けてお金を払うという時には保険会社が全部それをカバーし、お医者さん自身はお腹が痛まない仕組みになっています。被害に遭った人は、お医者さんが自腹を切ってお金を払い、何となく痛みを感じてほしいと思うわけですが、実は、お医者さんは保険からそれをカバーしてもらっています。バブルの崩壊後、不況風が保険会社にも入ってきていまして、払う側の保険会社が段々医賠責保険でもなるべく払わないように、低額に押さえるようにという力学が働いてきており、それで被害者の補償という意味では必ずしも上手く機能しないという状況が発生してきています。 医賠責保険の審査に約一年、高額の場合だと一年以上かかることがあります。示談がうまく成立すればまだ一定の区切りもできるのですが、もし示談が成立しないと、訴訟をするか諦めるかの二者択一になります。医療被害に遭った人は、示談がまとまらなければ訴訟に踏み切るか完全に諦めるかどちらかしか選択肢がなくなるのです。それで訴訟はとてもやれないということで諦める人も出てきます。ですからまず、医療過誤事件で訴訟になるという部分は氷山の極々一角である事をご理解頂きたいと思います。 |
|
| 7.年間の医療過誤訴訟件数 | |
| 年間にどのくらいの訴訟が起きているかといいますと、10年程前には300件位でしたが、このところどんどん増えておりまして、700件を越えるまでになってきています。これを新受件数と呼びます。つまり1年間に日本中の裁判所に新たに起こされる訴訟の件数です。訴訟は毎年毎年これからも起こされますが、裁判所の処理能力からしますと、もっと少ない数しか毎年解決できません。ですから、どんどん訴訟が起こされますと、未済といいまして、まだ解決されず裁判所で争いの最中という事件がだんだん増えてくることになります。増えてたまって今日本で争われている事件は2,500件以上になっています。この傾向は益々強まるでしょう。つまり裁判所の裁判官の数や処理能力を超えて裁判がどんどん増えるということですから、一年間に解決できる数は限られますので、徐々に件数がたまって増えていくということになります。 | |
| 8.医療事故、医療過誤の実数 | |
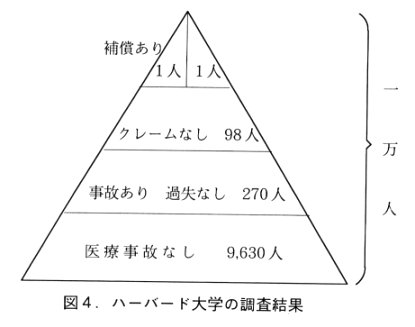
| 医療事故とか医療過誤とかいわれるもの、特にお医者さんのミスがあるようなものはどのくらいあるのでしょうか。訴訟は年間700件くらいですが、医療事故がどのくらいあるのかということはなかなか調べようがありません。 一つ大きなヒントがあります。それはハーバード大学のチームが研究して発表しているものです。お医者さんと法律家等がチームを組んで、10,000人位の入院患者さんのカルテを片端から調べ、医療事故があるか無いか、医療事故があった場合そこに過失があるか無いか、つまりお医者さんに落ち度があるか無いかを調査しました。10,000人のうち、医療事故がないという人のケースは9,630人でしたから、96%位は医療上、何等問題なく退院していったケースです。事故があったというのは370人でした。勿論事故があるという中には過失があるケースもないケースもあります。この内、過失なしというのが270人、過失ありが100人ありました。 10,000人の患者さんの症例を調べてみたら100人が医療過誤によって被害を受けています。 1%が医療過誤があって被害を受けているということになったのです。 では、この100人について見てみましょう。 医療過誤があって、本来補償されなければいけない人が10,000人のうち100人いました。その 100人は果たして補償されたのかといいますと、まず98人はクレームを出していません。医療過誤にあった人の殆どはクレームを出していないということです。気付かないとか諦めたとか色々です。クレームを出したのはわずか2人。そのうちの一人は認められず補償されませんでした。1人だけが補償されたのです。たった1人だけです。 よく、アメリカは訴訟社会ですぐに訴訟をすると言われています。医療の現場でも、お医者さんと患者さんがぎくしゃくして困った状態がある等ということを言われています。しかし実情を見ると、医療事故に遭った人達が皆気付いて補償を受けるためにクレームを出しているかというと、全くそうではないという調査結果が出たのです。 これらの調査等を踏まえ、アメリカでは1年間に44,000人から98,000人もの人が医療事故で死亡しているという推定もあります。これから日本の被害者数を推定すると、少なくとも2万人以上の患者が医療事故によって死亡していることが一応推定されます。これは、交通事故死の数の2倍に相当します。実態把握すらできないということは、きちんと被害者の救済を図るという観点からすれば大変由々しき事態で、実は裁判所に持ち込まれている件数とは桁違いの医療事故の総数があるのだということを知っておいて下さい。 |
|
 |
|
| 9.医療過誤裁判の特殊性―3つの壁(専門性、密室性、封建制) | |
| 裁判というのは社会的に見ると馴染みがあるわけではないものですから、裁判を実際にやる時には決断が必要であり、しかも医療被害者の救済をはばむ「3つの壁」があります。 その第1は、専門性の壁で、医学医療が専門的分野であるため一般の人には解りにくいという面があります。第2は、密室性の壁で事故は手術室だとか分娩室等の密室で起きているわけです。病院という世界自体、一般社会から閉ざされた密室性を持っています。第3は、封建制の壁です。例えばTVドラマの「白い巨塔」のようにお医者さんがミスを覆い隠して教授になったりするという、相互批判の乏しい世界です。3つの壁の中で一番大きな壁が封建的な壁で、この壁が立ちはだかっている為に医療過誤の被害者が裁判をする時に協力者が少ないのです。協力するお医者さん―私達はそれを協力医と言っています―が非常に限られているというか、見つかりません。その為に苦労をしています。 |
|
| 10.医療過誤裁判の特殊性―立証責任 | |
| 裁判の場というのは一般の常識からすると完全に逆転しています。例えばAさんがいます。Aさんは盲腸の手術―虫垂炎といいます―を受ける為に入院しました。そして入院先の病院で死んでしまったとします。普通、盲腸の手術で死ぬことは不思議です。この病院で何が起きたのか遺族にはわかりません。社会常識的にいうと、何故死んだのかという事は手術を担当した人が説明しなければいけないでしょう。Aさんがどうして死んだのかということを説明しなければいけないと私は思います。 ところが、裁判となるとこれが逆転するんです。Aさん側が、何故死んだのか、どうすれば防げたのか、医者のどこにミスがあったのかということを細かく言わねばなりません。専門的な知識を持っている人達、密室で働いている人達、そういう人達ではなく、遺族が、裁判所に対して証拠によって説明しなければいけないという仕組みになっています。これは物凄く不自然なことだと思います。社会的に言えばAさんは盲腸の手術で死んだ。死んだのは何故か、どうしたら防げたのか、何がいけなかったのかということは医療側が知り得ることで、全部医療側が言うべきです。ところが、裁判となるとこれが逆転して、医療側が「『一体私のどこに問題がありましたか』『どうしたら防ぐことができましたか』全部言って下さい」となってしまう。協力するお医者さんがいて「このお医者さんのこの点が問題です」と言ってくれればまだいいんですが、協力するお医者さんが見つからないとなると遺族の人達は非常に困るわけです。こういう根本的な問題が裁判には付纏っているということです。 もう一つは、例えばある病気で手術を受けて亡くなったという時には、お医者さんのどこに落ち度があったかという過失とそれにより死亡という結果に結び付いたという因果関係を立証しなければなりません。お医者さん或いは看護婦さんの落ち度があったために、ある因果の流れでもって死亡に至ったということを、患者側・遺族側が言わなければいけないということです。どこに落ち度があったのか、どういう事があったのか、どうすれば防げたのか、その事によってAさんが亡くなった、ということを言う為に、延々時間がかかる訳です。 |
|
| 11.「医療被害防止・救済センター」構想のきっかけ | |
| 医療被害防止・救済センターを考えるに至った、私にとっては大変衝撃的な事件がありました。7つの坊やが盲腸の手術を受けました。当時7歳、元気な男の子です。しかし手術の結果、寝たきり状態になりました。麻酔の事故でした。何が起きたのか。この7つの坊やは脊椎麻酔という脊椎の間のところからペルカミンSという脊椎麻酔剤を打って麻痺させ痛みを取っておいて手術をするという手術によって寝たきりの状態になってしまいました。話すことも歩くこともできない。御飯を自分の手で食べることもできない。おしめも全部してあげないと自分でおしっことかうんことかできない。そういう状態になってしまったんです。 裁判は、三審制という言葉を聞いたことがあると思いますが、まず最初に地方裁判所というところに行きます。その上が高等裁判所で、名古屋には高等裁判所があります。さらにその上には最高裁判所というのがあります。東京に一か所しかありません。大きくいうとこの三つです。他には簡易裁判所とか家庭裁判所とがありますけど、単純化していうと、地方裁判所に民事の裁判を起こして不服のある人は高等裁判所に控訴して、更に不服があれば最高裁判所に上告します。 まず最初に地方裁判所に訴訟を起こして判決が下ります。この場合、判決までに10年かかっています。私ではなく別の弁護士が10年間このケースで頑張っておられたんだけど負けています。10年かかって結局負け、弁護士を交替して、医療過誤の問題をやっているからという事で今度は私のところへこられた。私も調べてみて、盲腸の手術で何で寝たきりになるのだろう、これはいくら何でもおかしいということで、一生懸命やって高等裁判所で判決を目指して頑張ったんです。六年かかりました。途中から、私の尊敬する、元裁判官で今は弁護士をしている優秀な人に加わってもらって、絶対負けられないという気持ちで頑張っていました。裁判官が途中で代わり、ちょっと様子がおかしくなったなと思っているうちに負けてしまったのです。 地方裁判所で10年やって負けて、高等裁判所に場所を移して6年やって、弁護士も変えた、更に後から弁護士が加わって負けるとなると、坊やのお母さんやお父さんは、裁判所は自分達庶民が助けてとかお願いとか言っても通じるところではないと思ってしまいます。何を言っても聞いてもらえるような場所ではないので諦めますという話になります。しかし、そこで諦めるわけにはいきません。いくら何でもこのケースは気の毒だし助けなければいけないと私は思いましたので、一生懸命励まして、何とか最高裁判所に上告という手続きをとりました。地方裁判所に提訴して、判決が不服だから高等裁判所に控訴する。その判決に不服だから最高裁判所に上告する。こういう順番になります。 上告してから4年かかって、今度は「高等裁判所の判決は間違っているから高等裁判所の判決を破棄して差し戻す」という判決が最高裁で出ました。実質これで勝訴となりました。 この判決が出るまでにトータルすると20年かかり、7つの坊やは30才近くになりました。こういう裁判の在り方は裁判を受ける権利とか憲法の原則からいってもおかしい。又、手術で寝たきりになって、どうしてこの子の救済の問題で20年もかからなければならないか納得できません。 裁判官も素人ですから実際には結審になるまでに、専門家によって、このケースがどういうことか鑑定をしてもらうことが多いのです。専門家の意見を聞いたり、ああでもないこうでもないと言って争って、医学論争、科学論争になっていったことが、この裁判が物凄く長くかかってしまった原因の一つです。 つまり、過失と因果関係の立証の為に大変苦労をしました。医療過誤事件というのはいつも過失と因果関係の立証で苦労しますが、このケースもまさにそれでした。 最高裁判所は、お医者さんが脊椎麻酔をしてから2分毎に血圧を測りなさいと薬の能書に指示が書いてあるのに、5分毎にしか血圧を測らず、異常の発見が遅れた。もしこれを2分毎にちゃんとやっておれば異常の発見ができて、手術を中止し対応できたのでこの事故は防げたという判決をしました。非常に常識的、当たり前の判決で、最終的には勝訴しました。でもそこに至るまでには大変長い道程があったわけです。 このことを契機に、私は、裁判というのは長すぎるのではないか。様々な被害者の思いを端的にきちんと解決をつけていく社会的なルールを作れないものかと思いました。特に、真相を早く解明して、再発防止を速やかに医療現場に教訓化し、より安全な医療を作っていくということに、尊い犠牲となったケースが役立てられるということが重要です。そして補償が迅速になされ、再発防止が速やかに行われ、それらが上手く連動していくようにしたいということがポイントです。 例えばこの盲腸のケースですと、親御さんは盲腸の手術を受けてから人生がまるで変わってしまったわけです。下に子供が何人かいますので、この子の世話をしながら下の子供達を育てるということになります。いつも添い寝をして床ずれ(褥瘡)ができないようにし、おしっこが出たら夜中でもおしめを取り換えなくてはいけませんから一緒に寝て、夜中にもおしめの中に手をいれてみて濡れていれば取り替えるというような生活をずっとしています。御飯は流動食とかチューブによる栄養とかでは味も味わえなくてかわいそうだからと、皆が食べるのと同じように料理して、それをお母さんが、魚とか色々な味がわかるように別々に噛んでドロドロの状態にして食べさせるという生活を何年もしています。おしめは毎日毎日干すというような生活をしながら、何の補償もなく二十年間も裁判をやるわけですから、もっと早くに、先に補償をしてあげたらいいのではないかと思いました。 被害者の方を先に補償して、問題のある医療機関やお医者さんに対しては、求償という言葉がありますが、その補償をしたところが被害者に代わって後で求償していくということを考えました。 このようなことから、医療の現場において医療の作為・不作為、つまり医療側が何かしたこと、しなかったことによって、被害を受けた人及び家族が速やかに救済されるように、また、被害例から教訓を引き出し、再発防止・診療レベルの向上・システムの改善・患者の権利の確立等に役立てるために、センターが必要だと考え、この医療被害防止・救済センター構想をまとめたわけです。 |
|
| 1998.10.24 ウィルあいち にて あいちホスピス研究会 もみじの会 第八回セミナー (テープ起こしをして下さった、吉田千鶴さん吉田嘉宏さんご夫妻に深く感謝申し上げます。) |
|
この構想に関するご意見、ご感想をお寄せください
BCC06176@nifty.com